Antibiotici: la scoperta che ha cambiato il corso della medicina
Gli antibiotici rappresentano una delle scoperte più rivoluzionarie nella storia della medicina. Prima della loro introduzione, malattie batteriche comuni come la polmonite, la tubercolosi e la sifilide erano spesso letali. Oggi, grazie agli antibiotici, molte di queste infezioni possono essere trattate efficacemente, salvando milioni di vite ogni anno. Tuttavia, l’uso di questi farmaci non è privo di complicazioni e rischi.
Questo articolo esplorerà la storia degli antibiotici, le loro interazioni con altri fattori e il problema emergente della resistenza agli antibiotici.
La storia dell’antibiotico: quando è stato scoperto
La scoperta degli antibiotici risale agli inizi del XX secolo. Il pioniere di questa rivoluzione fu Alexander Fleming, batteriologo scozzese che nel 1928 scoprì casualmente la penicillina. Fleming osservò che una muffa del genere Penicillium notatum produceva una sostanza capace di uccidere i batteri stafilococchi. Questa scoperta fu un punto di svolta, ma la penicillina divenne disponibile per l’uso clinico solo durante la Seconda Guerra Mondiale, grazie agli sforzi congiunti di Howard Florey, Ernst Boris Chain e Norman Heatley, che ne svilupparono un metodo di produzione in massa.
La penicillina segnò l’inizio di un’era d’oro per la scoperta di nuovi antibiotici. Negli anni successivi, ne furono scoperti molti altri, tra cui streptomicina, tetracicline e cefalosporine. Simili farmaci hanno ampliato enormemente le capacità della medicina moderna di combattere le infezioni batteriche e hanno ridotto drasticamente la mortalità associata a malattie infettive.
Antibiotici e interazioni
L’uso degli antibiotici, pur essendo di fondamentale importanza, deve essere gestito con attenzione a causa delle numerose interazioni possibili con altri farmaci, alimenti e trattamenti. Ad esempio, è noto che gli antibiotici possono alterare la flora intestinale, causando disbiosi e problemi digestivi. È infatti consigliabile assumere probiotici durante e dopo una terapia antibiotica per mitigare tali effetti collaterali.
Inoltre, alcuni antibiotici possono avere interazioni significative con alcol e prodotti lattiero-caseari. L’alcol può interferire con il metabolismo degli antibiotici, riducendone l’efficacia e aumentando il rischio di effetti collaterali. Allo stesso modo, il calcio presente nei latticini può legarsi agli antibiotici tetraciclinici, riducendone l’assorbimento.
Un’altra interazione importante da considerare è quella tra laser e antibiotico, nell’ambito dei trattamenti estetici. L’uso combinato di entrambi può aumentare il rischio di fotosensibilizzazione, una reazione cutanea che rende la pelle più sensibile alla luce. Questo fenomeno può causare arrossamenti, ustioni o iperpigmentazione, per questo è essenziale informare sempre il personale addetto e rivolgersi solo a centri altamente specializzati.
Antibiotico-resistenza: una panoramica
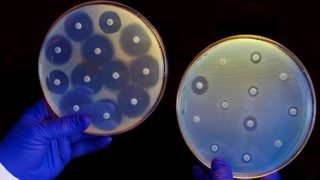
L’antibiotico-resistenza rappresenta una delle maggiori sfide per la medicina contemporanea. Si verifica quando i batteri sviluppano meccanismi che rendono inefficaci gli antibiotici, rendendo le infezioni più difficili da trattare. La resistenza agli antibiotici può evolversi attraverso diverse vie, tra cui la mutazione genetica spontanea e l’acquisizione di geni di resistenza da altri batteri tramite trasferimento genico orizzontale.
L’uso eccessivo e inappropriato degli antibiotici è uno dei principali fattori che contribuiscono alla diffusione della resistenza. Ad esempio, l’uso per trattare infezioni virali, contro le quali sono inefficaci, o l’interruzione prematura di una terapia antibiotica, possono favorire la selezione di batteri resistenti. Per contrastare il fenomeno, è necessario adottare pratiche di prescrizione responsabile e promuovere la consapevolezza pubblica sui rischi associati all’uso indiscriminato di antibiotici.
Le strategie per combattere l’antibiotico-resistenza includono lo sviluppo di nuovi antibiotici, l’implementazione di politiche di controllo delle infezioni negli ospedali e l’investimento in ricerca per scoprire alternative terapeutiche, come i batteriofagi o le terapie basate su anticorpi. Solo attraverso un approccio globale e coordinato sarà possibile affrontare efficacemente questa minaccia crescente.